
L'ostéochondrose est une maladie dans laquelle des modifications dégénératives-dystrophiques des tissus cartilagineux de la colonne vertébrale sont diagnostiquées, également accompagnées de troubles de la structure et de la fonctionnalité des disques intervertébraux. Selon la localisation du tissu endommagé, on distingue l'ostéochondrose des régions cervicale, thoracique et lombaire.
Selon les statistiques médicales, les symptômes de l'ostéochondrose sont observés chez 50 à 90 % de la population. L'âge moyen d'apparition de l'ostéochondrose est de 30 à 35 ans. Dans des conditions défavorables, des signes d'ostéochondrose peuvent apparaître plus tôt, notamment en cas de charges inégales prolongées sur le dos, les jambes et les conséquences de blessures.
Qu’est-ce que l’ostéochondrose ?
L'ostéochondrose est une maladie de la colonne vertébrale caractérisée par des lésions dégénératives et dystrophiques des disques intervertébraux. Avec le développement de l'ostéochondrose, les lésions dégénératives-dystrophiques se propagent aux tissus des vertèbres.
Le principal signe indiquant le développement de la maladie de l'ostéochondrose est la douleur dans le cou, le dos et la région lombaire ; à mesure qu’elle progresse, la douleur « irradie » vers les bras, la poitrine, les épaules et le haut des cuisses. Avec la dynamique négative de l'ostéochondrose, commencent l'atrophie des tissus musculaires, les troubles sensoriels et le dysfonctionnement des organes internes, provoqués par leur compression et leur déplacement. En l'absence de traitement rapide, l'ostéochondrose évolue vers une maladie incurable.
Causes de l'ostéochondrose
Le principal facteur de développement de l'ostéochondrose est une charge inégale sur la colonne vertébrale. Une cause fréquente d'une mauvaise répartition de la charge est l'habitude de porter un sac sur une épaule ou dans une main, une position assise incorrecte, le fait de dormir sur un matelas trop mou, un oreiller haut et le port de types de chaussures anatomiquement incorrects.
D'autres facteurs de risque comprennent l'inactivité physique, un mode de vie sédentaire, un excès de poids, des blessures au dos, aux membres inférieurs, aux pieds plats et d'autres troubles du système musculo-squelettique, ainsi que des processus dégénératifs liés à l'âge dus à des modifications liées à l'âge dans l'apport sanguin à la colonne vertébrale.
Les facteurs suivants peuvent également jouer un rôle dans l'étiologie de l'ostéochondrose :
- surmenage physique du corps;
- épuisement neuro-émotionnel;
- troubles métaboliques, intoxications, maladies du tractus gastro-intestinal qui empêchent l'absorption complète des nutriments ;
- les risques professionnels, notamment le travail sur des plateformes vibrantes ;
- prédisposition génétique;
- mauvaise posture pendant la période de croissance active, scoliose;
- porter des chaussures inconfortables (serrées, à talons) ;
- déshydratation prolongée et/ou régulière ;
- mauvaise alimentation, hypovitaminose;
- fumeur;
- grossesse, notamment multiple, en association avec un appareil musculo-ligamentaire sous-développé (en raison d'un déplacement du centre de gravité du corps).
Stades de développement de l'ostéochondrose

L'ostéochondrose dans la dynamique de la maladie passe par quatre étapes :
- L'ostéochondrose de stade 1 (degré) est caractérisée par le stade initial de la pathologie du noyau pulpeux du disque intervertébral. En raison d'une charge excessive, le processus de déshydratation (déshydratation) du noyau commence, ce qui entraîne une diminution de la hauteur du disque et l'apparition de fissures dans l'anneau fibreux. À ce stade, les symptômes sont généralement absents ; un inconfort mineur peut survenir lors d'un séjour prolongé dans une position statique inconfortable ou dans un mouvement actif ;
- au stade 2, une diminution de la hauteur des disques entraîne une diminution de la distance entre les vertèbres et un affaissement des muscles et ligaments de la colonne vertébrale. Cela provoque une mobilité accrue des vertèbres avec les disques affectés, ce qui est dangereux en raison de leur déplacement ou de leur glissement. Au cours du deuxième stade de la maladie, des inconforts et des douleurs surviennent, notamment avec certains types de charges, mouvements, positions ;
- L'ostéochondrose de stade 3 (degré) est caractérisée par la formation de prolapsus et de saillies des disques intervertébraux et peut s'accompagner de subluxations et/ou du développement d'arthrose des articulations intervertébrales. Avec certains types de mouvements, les patients ressentent une raideur, un manque de mobilité et une sensation de picotement et d'engourdissement peut survenir dans les membres. A ce stade de l'ostéochondrose, des douleurs sont clairement ressenties au niveau du dos, du cou, de la région lombo-sacrée ou du coccyx, selon la localisation des disques touchés ;
- au stade 4 de l'ostéochondrose, le corps tente de corriger les conséquences de l'hypermobilité vertébrale et de s'adapter aux altérations de la fonctionnalité de la colonne vertébrale. Des ostéophytes, nouvelles formations osseuses, améliorent la fixation des vertèbres, se forment aux points de contact entre les vertèbres. Cependant, dans certains cas, les ostéophytes peuvent provoquer un pincement des nerfs et blesser les vertèbres. L'ankylose fibreuse commence dans les disques intervertébraux et les articulations. En l'absence de microtraumatismes et de racines nerveuses pincées, les symptômes de la maladie s'atténuent.
Symptômes de l'ostéochondrose

Les principaux symptômes de l’ostéochondrose sont une sensation d’inconfort et/ou des douleurs au niveau du cou et du dos. La gravité des sensations et la présence de symptômes supplémentaires dépendent du stade de la maladie. Lors de l'examen du patient et de la collecte de l'anamnèse, le spécialiste procède à un diagnostic primaire, suggérant la présence d'une ostéochondrose par une courbure visuellement détectable de la colonne vertébrale observée dans le plan transversal ou longitudinal de la colonne vertébrale. Les pathologies des disques intervertébraux de la colonne cervicale et lombaire sont beaucoup plus fréquentes que les modifications dégénératives et dystrophiques du sternum.
Les signes d'ostéochondrose ressentis par le patient comprennent une sensation périodique ou permanente de fatigue du dos, des douleurs légères ou intenses, selon le stade de la maladie. La douleur peut être localisée au niveau du cou, du dos, de la poitrine, de la ceinture scapulaire, rendant difficile et contraignant les mouvements des membres supérieurs.
Le tableau clinique de l'ostéochondrose dépend en grande partie de la localisation de la pathologie, du degré de développement du processus et des caractéristiques individuelles des patients. La pathologie des disques intervertébraux, les déplacements, les saillies, les hernies et la croissance des ostéophytes entraînent diverses conséquences. Parmi les plus courants figurent les troubles de la circulation sanguine normale dans les tissus, les terminaisons nerveuses pincées, le dysfonctionnement du canal rachidien, l'œdème, la fibrose des tissus et des structures. De telles conséquences peuvent s’accompagner de nombreux symptômes différents, conduisant à un diagnostic erroné des maladies.
Les symptômes les plus courants et caractéristiques de l’ostéochondrose sont les suivants :
- douleur dans le dos, le cou, le bas du dos, la ceinture scapulaire, la région des côtes ;
- inconfort, raideur dans les mouvements du corps qui se produisent dans certaines positions du corps, flexion, rotation, augmentation de la tension musculaire ;
- sensation d'engourdissement dans les membres supérieurs et inférieurs ;
- gêne musculaire et articulaire, spasmes musculaires ;
- maux de tête, vertiges, fatigue accrue ;
- douleur dans la région cardiaque;
- sensibilité des mains altérée;
- hypotonie musculaire.
Les symptômes de l'ostéochondrose varient selon la localisation de la pathologie :
- avec l'ostéochondrose de la colonne cervicale, les douleurs au cou, aux bras et à la ceinture scapulaire prédominent, irradiant vers la région de l'omoplate et de l'épaule ; on note des maux de tête, des étourdissements, des « taches » clignotantes ou des taches devant les yeux et des acouphènes ;
- si la colonne thoracique est touchée, la douleur est localisée au niveau de la poitrine, du cœur, de la surface interne de l'épaule, des aisselles, une gêne respiratoire est également notée, un essoufflement est possible ;
- L'ostéochondrose du rachis lombo-sacré se manifeste par des douleurs lombaires irradiant vers les jambes, le haut des cuisses ou les organes pelviens, souvent accompagnées d'un dysfonctionnement sexuel.
Les symptômes superficiels - fatigue du dos, douleurs - peuvent indiquer non seulement la présence d'ostéochondrose, mais également l'ajout d'autres maladies ou le développement d'autres processus pathologiques et troubles non liés à la dégénérescence des disques intervertébraux. Le diagnostic d'ostéochondrose ne peut être posé que par un spécialiste et l'automédication pour de tels symptômes est inacceptable.
Classification de l'ostéochondrose
Les types d'ostéochondrose se distinguent selon plusieurs principes. Selon la localisation de la pathologie, on distingue l'ostéochondrose des types de maladies cervicales, thoraciques, lombaires, sacrées ou mixtes et combinées. Selon les manifestations cliniques, l'ostéochondrose de diverses localisations est divisée en sous-types en fonction des symptômes identifiés et du tableau clinique dans son ensemble.
Ostéochondrose de la colonne cervicale :
- selon le type de syndrome réflexe, on identifie des cervicalgies, des cervicocranialgies, des cervicobrachialgies avec des manifestations diverses (végétatives-vasculaires, neurodystrophiques, musculo-tonales) ;
- si le résultat du test du syndrome radiculaire est positif, des lésions discogènes des racines de la colonne cervicale sont diagnostiquées.
Pour les pathologies du niveau thoracique il existe :
- pour les syndromes réflexes - thoracalgie avec manifestations végéto-viscérales, neurodystrophiques ou musculo-tonales ;
- par lésion radiculaire – discogène des racines de la région thoracique.
Pour l'ostéochondrose du niveau lombo-sacré, les éléments suivants sont diagnostiqués :
- selon le type de syndrome réflexe - lumbago (lumbago), lumbodynie, lumboischialgie avec manifestations végétatives-vasculaires, neurodystrophiques ou musculo-tonales ;
- le syndrome radiculaire indique des lésions discogènes des racines de la région lombo-sacrée;
- le syndrome vasculaire radiculaire indique une radiculoischémie.
Diagnostic de l'ostéochondrose
Pour poser un diagnostic, des méthodes d'examen instrumentales sont utilisées :
- Examen radiologique de la colonne vertébrale ;
- myélographie;
- examen neurologique de la sensibilité, des réflexes.
Les méthodes supplémentaires prescrites pour différencier et clarifier le diagnostic et le stade de la pathologie comprennent :
- tomodensitométrie de la colonne vertébrale (CT);
- résonance magnétique nucléaire (RMN) ;
- imagerie par résonance magnétique (IRM).
Orientations thérapeutiques pour l'ostéochondrose
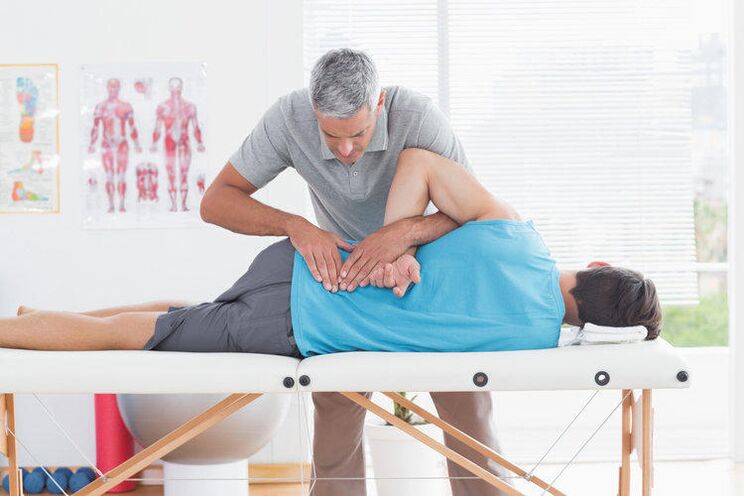
Le traitement repose sur une approche intégrée et dure, selon le stade, de 1 à 3 mois de thérapie intensive et 1 an de mesures de soutien pour consolider le résultat et prévenir les rechutes.
Le traitement de l'ostéochondrose est effectué dans deux directions, en fonction du degré d'ostéochondrose et de l'état de santé du patient. Le traitement conservateur de la maladie consiste à prendre des médicaments et à effectuer une série d'exercices. Le traitement chirurgical dans presque toutes les situations ne peut pas être la méthode de premier choix et est prescrit en l'absence de dynamique positive ou de progression de la maladie dans le contexte d'un traitement conservateur à long terme.
En plus des méthodes thérapeutiques médicales, il est nécessaire de suivre les recommandations générales en matière d'ostéochondrose : suivre un régime, prendre les mesures nécessaires à la rééducation.
Traitement conservateur de l'ostéochondrose
La thérapie conservatrice vise à soulager la douleur, à normaliser la fonctionnalité de la colonne vertébrale et à prévenir les changements négatifs.
Le traitement conservateur de l'ostéochondrose comprend les types de thérapie suivants :
- thérapie médicamenteuse. Les médicaments contre l'ostéochondrose sont utilisés pour soulager les syndromes douloureux, les processus inflammatoires dans les tissus et normaliser les processus métaboliques du corps. En cas de syndrome douloureux sévère, il est recommandé d'utiliser des blocages médicamenteux des terminaisons nerveuses, qui contribuent également à réduire la gravité du syndrome musculo-tonique. On distingue les types de blocages suivants : blocage des points trigger, intra-osseux, facettaire, paravertébral, péridural ;
- méthodes de physiothérapie. Les procédures physiothérapeutiques aident à réduire la douleur, à augmenter l'effet des médicaments et sont également utilisées pendant la période de rééducation. L'utilisation la plus courante concerne les ondes ultrasonores, les champs magnétiques, les courants basse fréquence et les faisceaux laser ;
- méthodes de physiothérapie (physiothérapie) et de kinésithérapie. Un ensemble d'exercices spéciaux, lorsqu'ils sont effectués régulièrement et correctement, aident à corriger la posture, à renforcer le corset musculaire, l'appareil ligamentaire, à normaliser la fonction musculaire, à réduire la compression des fibres nerveuses et à prévenir les complications de l'ostéochondrose. Les méthodes de thérapie par l'exercice et les procédures de kinésithérapie visent à normaliser les processus métaboliques, à restaurer une nutrition adéquate des disques intervertébraux, à restaurer l'emplacement des vertèbres et des disques entre eux et à répartir uniformément la charge dans le système musculo-squelettique ;
- massage. Les techniques de massage manuel sont utilisées pour améliorer l’apport sanguin aux tissus, soulager les spasmes et les tensions musculaires et, de manière générale, améliorer la circulation sanguine. L'hydromassage en tant que direction de l'activité thérapeutique, en plus des effets énumérés, contribue à normaliser le fonctionnement du système nerveux du corps ;
- thérapie manuelle. Les méthodes de thérapie manuelle sont sélectionnées sur une base individuelle. Un effet ciblé sur le système musculo-squelettique du corps contribue à améliorer la circulation sanguine, la circulation lymphatique, améliore le métabolisme, aide à corriger la mobilité du système musculo-squelettique, renforce le système immunitaire et sert de moyen de prévention des complications de l'ostéochondrose ;
- thérapie par traction (traction) de la colonne vertébrale à l'aide d'un équipement spécial. Le but des manipulations est d'augmenter l'espace intervertébral aux paramètres normaux et de corriger les troubles structurels de la colonne vertébrale.
Ostéochondrose : thérapie médicamenteuse
Dans le traitement de l'ostéochondrose, les médicaments visent à réduire la gravité des symptômes, à améliorer les processus d'apport sanguin aux tissus et leur régénération. L'ostéochondrose ne peut pas être guérie par la seule prise de médicaments ; la thérapie doit être combinée, comprenant des séries d’exercices, un régime alimentaire et des mesures préventives.
En l'absence de changements dystrophiques prononcés et de douleurs, la prise de médicaments sans prescription d'un spécialiste peut être considérée comme injustifiée.
Médicaments utilisés pour soulager la douleur et traiter l'ostéochondrose :
- groupe anti-inflammatoire;
- préparations antioxydantes : vitamines C (sous forme d'acide ascorbique), E (acétate de tocophérol), N (acide thioctique) ;
- des moyens pour améliorer l'apport sanguin aux tissus, vitamines B (principalement B3) ;
- préparations pour la régénération et/ou la prévention de la dégénérescence du tissu cartilagineux, acide hyaluronique.
Les médicaments peuvent être prescrits à la fois sous forme de pommades, de crèmes à usage local contre la douleur, ainsi que pour administration orale et injections.
En cas de complications aiguës, des médicaments sont utilisés pour bloquer les terminaisons nerveuses.
Ostéochondrose : nutrition diététique du patient
Les principes du régime alimentaire reposent sur la nécessité d'améliorer les processus métaboliques, de saturer le corps de nutriments essentiels, de vitamines et de minéraux et d'inclure des aliments riches en antioxydants, en acides gras polyinsaturés et en composés qui favorisent la régénération du tissu cartilagineux. Le régime de consommation d'alcool recommandé pour l'ostéochondrose vise à prévenir la déshydratation du corps, qui peut affecter négativement les tissus affectés. Vous devez manger en petites portions, 5 à 6 fois par jour.
La base du régime alimentaire est constituée de produits laitiers et laitiers fermentés, de viandes maigres, de volaille, de poisson, de légumes frais, de fruits, de noix et de graines, de céréales et de champignons. Il est particulièrement recommandé d'inclure dans l'alimentation les gelées de viande et de poisson, les viandes en gelée, les plats en gelée et d'utiliser de l'huile d'olive extra vierge sans traitement thermique (pour assaisonner les salades).
Méthodes de transformation des aliments préférées : cuisson à la vapeur, cuisson au four, ébullition. Limitez la consommation de farine et de produits de confiserie, d'aliments gras, de plats et assaisonnements épicés et salés, d'aliments en conserve et fumés, de bouillons de viande forts, de légumineuses, de sucre et de fruits à forte teneur en sucre (raisins). Dans la journée, il faut boire au moins 1,5 litre de liquide, en privilégiant l'eau propre et minérale, les compotes de fruits secs, les boissons aux fruits non sucrées et les tisanes. Vous devez limiter la quantité de thé noir fort, de café, de boissons gazeuses sucrées et d'alcool.
Complications de l'ostéochondrose
Le non-respect du traitement prescrit, l'évitement prolongé du médecin et l'absence de traitement de l'ostéochondrose contribuent à la progression de la maladie et provoquent le développement de complications, de pathologies et de nouvelles maladies, telles que :
- hernie discale intervertébrale (hernie vertébrale);
- saillie;
- cyphose;
- radiculite;
- dépôts de sel dans l'espace intervertébral;
- accidents vasculaires cérébraux de la moelle épinière ;
- diminution de la masse musculaire des membres, atrophie musculaire due à des troubles de l'approvisionnement en sang ;
- paralysie des membres inférieurs.
Malgré le fait que l'ostéochondrose de grade 4 puisse survenir sans symptômes ni douleurs graves, l'ostéochondrose avancée est la plus dangereuse pour le développement de complications graves et peut entraîner un handicap du patient.
Prévention de l'ostéochondrose

Les causes de l'ostéochondrose sont principalement liées au manque d'attention aux besoins de l'organisme, à une mauvaise alimentation et à un stress excessif sur l'organisme. Pour prévenir l'apparition de modifications pathologiques de la colonne vertébrale et freiner la dynamique de l'ostéochondrose existante, il est recommandé de respecter les principes généraux d'un mode de vie sain :
- éliminer la possibilité d'inactivité physique : sports modérés : exercice physique, course à pied, natation, vélo, ski, gymnastique, lutte sans contact, etc. ;
- Lorsque vous travaillez ou effectuez d'autres activités qui nécessitent de rester longtemps dans une position statique, vous devez faire des pauses pour vous échauffer toutes les 45 minutes afin de rétablir la circulation sanguine. Si vous avez besoin de rester assis longtemps, vous devez choisir les bonnes chaises, des chaises qui soutiennent la colonne vertébrale, veiller au respect des normes de position des mains sur la table, des pieds au sol ou un support spécial, apprendre à maintenir votre posture (dos droit, épaules détendues) ;
- pour dormir la nuit, il faut choisir un matelas élastique, de préférence orthopédique, à surface plane, éviter les oreillers hauts ou trop plats ;
- si nécessaire, soulevez et/ou transportez des objets lourds, évitez les secousses lorsque vous soulevez des poids en position semi-accroupie, utilisez des ceintures spéciales qui soutiennent le bas du dos ;
- choisir des chaussures orthopédiques correctes : avec la largeur appropriée pour le pied, sans talons hauts et leur remplacement rapide contribuera à réduire la charge sur la colonne vertébrale, ceci est particulièrement important pour les femmes pendant la période de procréation. En été, il ne faut pas négliger la possibilité de marcher pieds nus sur des surfaces inégales ; cela renforce les muscles du pied et soulage les tensions du système musculo-squelettique ;
- Une alimentation et un régime de consommation d'alcool appropriés contribuent à la santé globale et aident à maintenir un métabolisme normal ;
- Si vous êtes sujet à une émotivité accrue, à une anxiété accompagnée d'une réaction musculaire spasmodique au stress, cela vaut la peine d'apprendre des méthodes de relaxation, ainsi que de suivre régulièrement des cours de massage réparateur.





































